COME FARE UN’INIEZIONE DI INSULINA?
Molte persone soffrono di diabete mellito. Questo significa che il loro pancreas non produce abbastanza insulina (diabete di tipo 1), o che le cellule non sono capaci di usarla (diabete di tipo 2). In entrambi i casi si possono avere situazioni di iperglicemia (eccessiva quantità di glucosio nel sangue) che potrebbe portare a casi gravi come ictus, cecità, problemi neurologici, insufficienza renale, amputazione di arti (soprattutto piedi).
Si necessita allora di somministrazione di insulina attraverso un’iniezione sottocutanea, cioè nel tessuto grasso posto al di sotto del derma e sopra il muscolo. Il tipo di insulina (ad azione rapida, lenta o intermedia), gli orari (prima dei pasti, prima di coricarsi a letto o altro) e le quantità, devono essere decise dal medico. La velocità di assorbimento dipende anche dal sito scelto per l’iniezione (più rapido nell’addome, più lento nelle cosce).
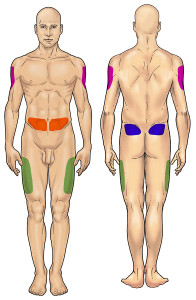
I siti possibili per l’iniezione di insulina sono l’addome, la parte superiore del braccio, la coscia e la parte superiore del gluteo. Nei bambini è preferibile scegliere i glutei. Aree ustionate, cicatrici, voglie, tessuti infiammati dovrebbero essere scartati. Si deve programmare una rotazione dei siti dell’iniezioni ed evitare sempre lo stesso punto. L’obiettivo è non far verificare una lipodistrofia, un’area ispessita che si sviluppa nello strato adiposo sottocutaneo (grande anche alcuni centimetri di diametro), che, a parte la sgradevolezza alla vista, causa un imprevedibile assorbimento dell’insulina.
La conservazione dei flaconi o capsule di insulina non ancora in uso deve essere fatta in frigorifero (no congelamento). L’insulina da iniettare non deve essere fredda, per cui deve essere tolta dal frigo qualche ora prima. Non deve nemmeno essere esposta a fonti di calore o ai raggi ultravioletti (quindi evitare anche una luce diretta).
L’effetto negativo di un’iniezione di insulina è la crisi ipoglicemica, cioè un livello troppo basso di glucosio nel sangue. A seconda del livello, si possono avere sintomi meno gravi (sudorazione, difficoltà ad articolare le parole, mancamenti), medi (sonnolenza, confusione mentale) o gravi (convulsioni, perdita di coscienza, coma). Alla comparsa della crisi, bisogna assumere zuccheri (una bustina o un succo), riposarsi sdraiati, mangiare pane e frutta e controllare la glicemia.
L’iniezione di insulina può avvenire tramite siringa o penna.
La siringa da insulina ha una capacità di 1ml (100 unità), ago non staccabile lungo 1.5cm da 26/27 gauge.
La penna (preferita per praticità e meno dolore provocato) ha aghi da 5/6mm avvitabili e da smaltire dopo ogni uso, cartucce sostituibili di insulina e un quadrante dove selezionare le unità da iniettare.
Per preparare all’uso una penna bisogna innanzitutto applicare l’ago nuovo con mani pulite avvitandolo alla cartuccia, girando l’ago verso l’alto far uscire una goccia di insulina (per evitare bolle d’aria) e poi selezionare la dose da iniettare.
Per preparare all’uso una siringa invece, bisogna mescolare la soluzione di insulina facendo ruotare il flacone nel palmo delle mani (non va scosso vigorosamente), pulire la parte superiore del flacone, con mani pulite aspirare un volume d’aria nella siringa uguale alla dose desiderata, iniettare l’aria dentro al flacone senza toccare la soluzione (serve per facilitare la successiva aspirazione di soluzione), capovolgere il flacone e aspirare il volume richiesto di insulina nella siringa tenuta con l’ago verso l’alto, espellere le bolle d’aria, estrarre l’ago dal flacone. In caso di miscela di più insuline, aspirare sempre prima quella più limpida.
Si seleziona quindi il sito dell’iniezione e lo si pulisce con movimenti circolari dal centro verso l’esterno. Bisogna mettere la mano non dominante su entrambi i lati del sito e poi stendere o pizzicare la pelle. Questi son due metodi differenti con vantaggi diversi. Lo stendere la pelle crea una superficie stabile per l’inserimento dell’ago. Il pizzicare fa sentire meno dolore per la desensibilizzazione dell’area e aiuta ad assicurarsi di inserire l’ago nello strato sottocutaneo e non muscolare. Si può anche sollevare con pollice, indice e medio una parte di pelle (stando attenti a non prendere il muscolo) e poi procedere con l’iniezione, rilasciando la pelle quando l’ago viene rimosso.
L’iniezione con la penna si fa con la mano dominante con un’angolazione di 90°. L’inserimento dell’ago deve essere veloce per ridurre il dolore. Si preme completamente il pulsante e si aspettano 10 secondi con l’ago ancora inserito. Si estrae delicatamente l’ago.
Con la siringa, l’inserimento veloce va fatto con un’angolazione tra i 45° e i 90°, a seconda della quantità di tessuto adiposo. Va poi aspirato retraendo lo stantuffo della siringa. Se appare del sangue, vuol dire che l’ago è in vena, per cui deve essere estratto e scartata la siringa. Se non appare il sangue, iniettare l’insulina con una pressione lenta e continua. Rimuovere l’ago velocemente, comprimere con un tampone antisettico il sito e massaggiare delicatamente (per facilitare l’assorbimento).
Per finire, smaltire siringa o ago della penna in appropriati contenitori.
 Tags:
Tags: